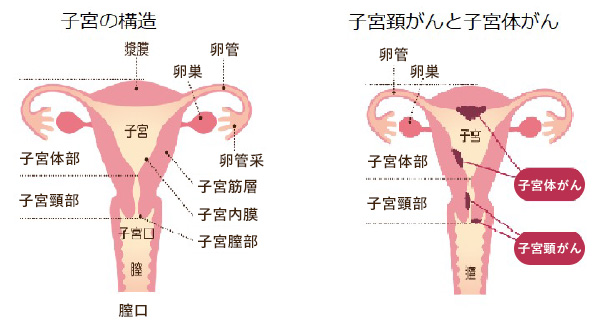
子宮外妊娠の主な症状
妊娠6~7週を過ぎても子宮外妊娠に気づかずに放置すると、急激な腹痛に襲われ、卵管妊娠の場合は卵管破裂、腹腔内の大量出血から急性腹症やショック症状を起こす危険性があるので注意が必要です。異所性妊娠(子宮外妊娠)の主な症状は、妊娠週数と受精卵の着床部位によって異なってきます。
正確な妊娠状態は、尿検査や自覚症状のみでは診断することはできませんので、妊娠がわかったらなるべく早く産婦人科の医療機関を受診して正しい妊娠週数と妊娠状態を医師に判断してもらうようにしましょう。
▼本文
●受精卵が着床する可能性のある場所(➀~⑩)
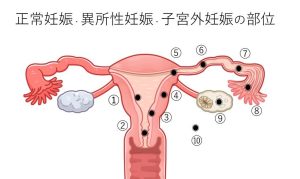
①正常妊娠(正所性妊娠) ②子宮頸管妊娠 ③帝王切開瘢痕部妊娠 ④子宮筋層内妊娠 ⑤卵管間質部妊娠 ⑥卵管峡部妊娠 ⑦卵管膨大部妊娠 ⑧卵管采妊娠 ⑨卵巣妊娠 ⑩腹膜妊娠
〇正常妊娠(正所性妊娠)は、➀のみ
〇異所性妊娠は、②~⑩のすべて
・子宮内異所性妊娠は、②~⑤
・子宮外異所性妊娠 (子宮外妊娠)は、⑥~⑩
[注] 異所性妊娠と子宮外妊娠
●異所性妊娠の症状、妊娠4~5週のごく妊娠初期の場合
妊娠4~5週では、異所性妊娠特有の症状はほとんどなく、通常の正常妊娠と同じ症状になります。悪阻(つわり)、少量の子宮出血、胸の張り、下腹部違和感、等が生じます。
●異所性妊娠の主な症状、妊娠5~6週の場合
少量の不正子宮出血や着床部位の圧痛が生じてきます。超音波検査で子宮内膜が肥厚しているのに胎嚢が見えない時は、子宮外妊娠を疑って緊急入院等の処置を考慮した経過観察となります。 正常妊娠を異所性妊娠と診断しないことも大切です。
●子宮外妊娠の主な症状、妊娠6~7週以降の場合
妊娠6週をこえると、着床部位の痛み、不正性器出血が続き、血液検査でヒト絨毛性ゴナドトロピンhuman Chorionic Gonadotropin(hCG)が20000IU/L以上の高値にもかかわらず、超音波検査で子宮内に胎嚢を認めません。
内診で受精卵の着床部位に圧痛を感じるようになります。ダグラス窩にエコーフリースペースを認めることもありますが、最近では少なくなりました。
急性腹症・急性出血で緊急対応が必要になることを念頭にいれて、ご本人とご家族に説明をしておくことが必要です。緊急入院と緊急手術のできる高次病院を手配します。
[注] 妊娠5週・6週の中絶手術
[注] 妊娠7週・8週の中絶手術
子宮外妊娠の検査内容
異所性妊娠を診断するために必要な検査内容は、問診、尿妊娠検査、超音波検査、内診、血液検査、等があげられます。異所性妊娠では胎児は正常に発育し成長することはできませんので、早めに発見して患者様が急性腹症を起こす前に処置ができるように体制を整えておくことが大切です。
▼本文
●問診と妊娠週数の確認
子宮外妊娠の症状は妊娠週数に依存しているため、問診から妊娠の症状を聞き取り、最終月経の開始日より、できるだけ正確な妊娠週数を推定します。排卵出血や着床出血を生理と間違うことがあるので注意が必要です。
●尿妊娠検査
尿妊娠反応は超音波検査よりも早く妊娠を確認することができます。
●エコー検査(超音波検査・経膣超音波検査)
重要な検査で、胎嚢や胎児の場所や大きさや、子宮の状態を知ることができます。子宮外妊娠は自分では予防することも確認することもできない病気です。エコー検査で、自覚症状のない初期妊娠でも客観的に妊娠状態を知ることができます。
子宮内異所性妊娠の子宮頸管妊娠や帝王切開瘢痕部妊娠の確認と診断に有用です。
●内診
子宮外妊娠が疑われるときは、着床部位の確認等に行われます。
●血液検査
血液検査でヒト絨毛性ゴナドトロピンhuman Chorionic Gonadotropin(hCG)を測定しておくことが重要です。hCGは妊娠中の女性の血液中に含まれるホルモンで、正常妊娠か、流産か、異所性妊娠か、を判別する時の経過観察に使用されます。胞状奇胎の鑑別に使用されるホルモンでもあります。
胎児の染色体異常などの確率を検出するクアトロテストや、出生前診断検査のNIPT(新型出生前診断)も同様な検査方法となります
子宮外妊娠の症例
初期の子宮外妊娠は自覚症状がないことが多いため、尿検査が陽性反応でしたら、出産希望、中絶希望、考え中、の如何にかかわらず、妊娠週数と妊娠状態を知るために、クリニックや病院で精査をすることが大切です。医療機関の検査で子宮外妊娠が疑われる場合は、早期治療が可能です。
▼本文
子宮外妊娠は早期に診断できれば早期に治療が可能です。急性腹症になる前に腹腔鏡下の検査や手術を行うことができます。当院での方針、経験を記載します。
●症例1、出産希望の方
挙児希望があり、続発性無月経で妊婦健診目的に来院されました。尿妊娠検査は陽性ですが、超音波検査では子宮内に胎嚢は認めませんでした。最終月経から計算すると妊娠5週前後と考えられました。妊娠初期で排卵や着床が遅れていること、流産の可能性があること、子宮外妊娠もありうること、を説明して、腹痛や多量出血が生じた場合はすぐに連絡することとし次回の再診にしました。
次回に再来され、超音波検査では子宮内に胎嚢は確認できませんでした。血液検査ではhCG値は上昇傾向にありました。弱い下腹部痛と少量の不正性器出血を認めました。生理不順の経験はほとんどないということでしたので、緊急入院、緊急の腹腔鏡検査と治療のできる患者さんの近くの大学病院に紹介状を書いて紹介しました。
紹介先の大学病院にしばらく通院して検診をしていましたが、お腹の痛みが強くなり、胎児が確認できないため、子宮外妊娠と診断して腹腔鏡下に検査となりそのまま手術となりました。
●症例2、挙児希望がなく中絶希望の方
挙児希望がなく、続発性無月経で妊娠確認に来院されました。
尿検査で妊娠反応陽性で、最終月経からは妊娠5~6週と推定されましたが、超音波検査では子宮内に胎嚢は確認できませんでした。腹部の圧痛やダグラス窩にも特に異常はありませんでした。
妊娠はしているけど、体のどこに妊娠しているかの判断はできませんでした。子宮内妊娠でまだ週数が早すぎるのか、子宮内妊娠で流産したのか、または子宮外妊娠、のいずれかであると考えられ、下腹痛と出血が強くなった場合はすぐ連絡することとし、血液検査を行って次回までの経過観察としました。
次回に再来院され超音波検査では子宮内に胎嚢が確認できず、子宮附属器部分にも異常は認められませんでした。内診でも子宮や子宮附属器部分にも圧痛は認めず、ダグラス窩にも特に異常はありませんでした。尿妊娠検査では強陽性でした。子宮外妊娠が疑われましたが、確定できないため、緊急入院と緊急の腹腔鏡検査のできる病院の紹介状を書き手渡しました。
症状がないため当院に再来院されましたが、超音波検査では子宮内には胎嚢は認めませんでした。初診時よりも1週間後の血液hCG値が上昇しているのが確認できました。
先日渡してお
いた紹介先に連絡をして、紹介状をもたせてすぐ救急外来を受診する様にお話しました。 その後、ご本人様から連絡があり、異所性妊娠を疑われそのまま入院となりました。紹介先の病院でも入院中の血液hCG検査の上昇傾向が認められるため、腹腔鏡による緊急検査入院となり、左卵管膨大部に妊娠をみとめ、卵管切除術の根治述を行い翌日に退院されたそうです。
●症例3、子宮外妊娠で卵管に胎嚢と胎芽を認めた稀有な例
続発性無月経、妊娠5~6週で、当院に来院され、尿検査陽性で超音波検査では子宮内に胎嚢は認めませんでした。
次回に来院され、超音波検査で卵管部分に胎嚢をみとめ胎嚢内に心拍が確認できる胎芽を認めました。子宮外妊娠の確定診断で、緊急に患者様のお近くの病院に緊急搬送した稀な症例でした。 子宮外妊娠で卵管部分に胎嚢と胎児心拍を認める稀有な症例でした。
子宮外妊娠と異所性妊娠、その原因と治療
●子宮外妊娠と異所性妊娠の定義
正常妊娠とは受精卵が正常な子宮内膜に着床した妊娠のことです。
異所性妊娠とは受精卵が正常な子宮内膜以外の部位に着床した妊娠のことです。
子宮外妊娠とは受精卵が子宮以外の部位に着床した妊娠のことです。
正常妊娠以外はすべて異所性妊娠となり、異所性妊娠は子宮内異所性妊娠と子宮外異所性妊娠に分類され、子宮外異所性妊娠が子宮外妊娠となります。
子宮外妊娠は英語でextra-uterine pregnancyと表記され、異所性妊娠はectopic pregnancyと表記されます。外国の文献はectopic pregnancyと記載されているため日本語訳では異所性妊娠となります。
日本産科婦人科学会は2009年12月に異所性妊娠の呼称に変更することで統一見解を出しています。
●異所性妊娠の原因と治療
<成立>
性行為によって子宮腔内に侵入した精子と、排卵した卵子が、卵管膨大部で受精して受精卵となります。受精卵は卵管内から子宮へと移動し、正常な子宮内膜に着床して正常妊娠が成立します。
この流れのどこかの過程で異常が生じると異所性妊娠が発生します。異所性妊娠の発生頻度は全妊娠の約1%で、発生部位は卵管・卵管膨大部が95%以上です。
<原因>
受精卵が卵管膨大部から正常子宮内膜に移動する時の移送障害が一番多い原因と考えられています。移送障害の原因としては、子宮外妊娠の既往歴、クラミジアなどの性感染症(STD)の既往歴、子宮内膜症、卵巣や卵管の開腹手術により炎症や癒着のある方、既往帝王切開術の方、喫煙者、不妊治療で体外受精・胚移植など、が挙げられ、子宮外妊娠の原因となるリスクが高い方と考えられています。
喫煙は卵管の運動に影響すると言われています。
<治療>
治療方法は、大きくわけて、待機療法、手術による外科的治療、薬物療法、その他に分けられます。
待機療法では、子宮外妊娠部分が流産しそうな場合やhCGが低下傾向にある時は、慎重に経過観察しながら自然流産後、体内に吸収されて自然治癒するのを待ちます。患者様の症状や状況に応じて担当医が判断します。
外科的治療では、腹腔鏡手術や卵管切開術、卵管切除術などが行われます。卵管温存と根治療法が行われています。ARTの進化で根治療法を選択する方が多いようです。
薬物療法では、抗がん剤としても使用されるメトトレキサート(MTX)を局所注射します。着床部位が分からない時は筋肉注射や点滴となります。治療が長期化することがあります。 その他の治療として、動脈塞栓術があります。卵管温存や子宮頸管妊娠、帝王切開瘢痕部妊娠で考慮されることがありますが、実際の施行例は少ないようです。
注意点としては、子宮内外同時妊娠や異所性妊娠存続絨毛症も考慮に於いておく必要があります。
<当院の方針>
妊娠4~5週の初期妊娠で、尿妊娠検査陽性なのに超音波検査で子宮内に胎嚢が見えない時は、排卵の遅れによる正常妊娠が一番多いことのお話をして、子宮外妊娠の可能性、流産の可能性、等の可能性の解説も行い、急性腹症の場合の対応を行って経過観察とします。
異所性妊娠を見落としてはいけませんが、正常妊娠であるのに異所性妊娠であるかの説明や対応も避けなければなりません。
妊娠6~7週を過ぎても、超音波検査で胎嚢が確認できなくて、hCG値上昇、腹痛、内診痛、等があるときは、子宮外妊娠の可能性が高いことを説明し、緊急入院、緊急の腹腔鏡下検査・手術の行える高次病院へ紹介を行います。
[注] 子宮外妊娠と異所性妊娠
日帰りでの中絶手術も可能
tel.03-3408-5526

監修 竪山 均Hitoshi Tateyama
資格医
- 麻酔科標榜医
- 母体保護法指定医
メッセージ
当院は完全予約制です。
問診や各種相談は、個室で行っているため、ほかの患者さんに診療内容を知られることもありません。
来院後、ほとんどお待ちいただくことなく診療、検査を受けられます。
ささいなことも、どうぞご遠慮なくご相談ください。
このホームページが、あなたの不安な気持ちを少しでもやわらげるための一助となることを願ってやみません。